Протоколы лечения около- и
внутрисуставных переломов дистального отдела плечевой кости
Ключевский
Вячеслав Васильевич,
доктор медицинских наук, профессор зав.
кафедрой травматологии и ортопедии и ВПХ.
Хассан
Бен Эль Хафи,
аспирант кафедры травматологии и ортопедии,
врач травматолог ортопед БСМП им. И.В.
Соловьева, Ярославль.
Ярославская государственная медицинская
академия.
Введение
Патогенез развития контрактур
локтевого сустава (ЛС) многосторонний и включает в себя: особенности анатомии
этого сустава, часто сложный характер переломов, повреждение капсулы и связок,
кровоизлияния в сустав и мягкие ткани, особенно при неправильной первичной
лечебной иммобилизации, попытке закрытой репозиции и удержании отломков
гипсовой повязкой; позднем выполнении операции, ее некорректность из-за
травматичности, отсутствия полной репозиции, должной жесткой фиксации переломов
и рациональной реабилитации [1, 3, 4, 6, 7, 8, 9, 11, 12, 14, 16, 17].
Печать на синтетических тканях на заказ. Низкие цены. Быстро и качественно magicprint.ru
В то время как в зарубежной
травматологии золотым стандартом лечения переломов дистального сегмента плечевой
кости (ПДСПК) является консервативный метод для околосуставных переломов без
смещения путем иммобилизации ЛС на срок 2-3 недели и хирургический метод
открытой репозиции и внутренней фиксации (ОРВФ) околосуставных переломов со
смещением (тип А по АО/ASIF) и любых внутрисуставных переломов (тип В и С) [2, 5,
10, 13, 15], то в нашей стране до сих пор в большинстве клиник отсутствуют не
только единый протокол лечения данных повреждений, но и единая шкала оценки
ближайших и отдаленных результатов. Все это отражается на результатах лечения
повреждений ЛС.
Цель работы –
улучшить результаты лечения около- и внутрисуставных переломов дистального
сегмента плечевой кости этиопатогенетическим подходом к предупреждению развития
контрактур локтевого сустава.
Материал
и методы
В основу работы лёг анализ 112
клинических наблюдений больных с переломами дистального сегмента плечевой
кости, лечившихся в КБСМП им. Н.В. Соловьева г. Ярославля за период с
2005-2009г.г. Мужчин было 66, женщин- 46, средний возраст - 42 года. 79% из них
были работоспособного возраста. 83 (74.10%) получили травму при падении с
высоты собственного роста, 8 (7.14%) - при ДТП, 6 (5.35%) - в результате
падения с высоты,13 (11.6%) - при занятиях спортом и двое в результате насильственных
действий. У 97 (87%) переломы были закрытыми, у 15 (13%) - открытыми.
Согласно классификации АО/ASIF, внесуставные переломы (тип А) имели место у
26 (23.21%), неполные внутрисуставные (тип В) - у 50 (44,64%) и полные
внутрисуставные (тип С) – у 36 (32,14%).
В своей работе использовали
клинический и рентгенологический методы (обычная и компьютерная томография),
измерение амплитуды движений в ЛС. Отдаленные результаты в сроки до 3 лет
изучены у 88 пациентов по шкале клиники Mayo для ЛС (B.F.
Morrey et al., 2009).
Для профилактики
посттравматических контрактур ЛС соблюдали разработанные нами протоколы
лечения.
Консервативно лечили 19 больных:
с внесуставными переломами нижнего сегмента плечевой кости, если не было
смещения отломков (тип А) – 10, пять - с типом В, и если операция была
противопоказана из-за декомпенсации сопутствующих заболеваний - двое с
переломами (тип С1.1), а также при отказе пациента от операции - по одному c типом В2.2 и С1.1.
Протокол консервативного лечения
заключается в следующем: отказ от попыток закрытой репозиции; иммобилизация ЛС в течение 3-4 недель в шарнирном ортезе
под углом сгибания сустава 60°; движения в плечевом суставе и кисти разрешаются со второго дня; обязательно в течение первых пяти суток придается
возвышенное положение конечности, укладывая её на подушки, в первые 48 часов
проводится местное охлаждение локтевой области с целью уменьшения отека и
профилактики сдавления мягких тканей; с первого дня, для предупреждения
рубцевания ткани, назначается Индометацин по 25 мг три раза в день курсом 4-6
недель с одновременным приемом гастропротекторов.
Рентгенологический контроль через 10 дней. Если
вторичное смещение отсутствует, то продолжать иммобилизацию еще 2 недели. Через
3 недели от момента травмы проводится повторный рентгенологический контроль.
Если смещения нет, то разрешаются сгибательные - разгибательные и ротационные
движения в ЛС. Иммобилизация ортезом продолжается до 6-8 недель.
Отдаленные результаты изучены у
15 из 19 консервативно лечившихся. У всех 6 пациентов с внесуставными
переломами (тип А) результат был отличный и хороший. Из 6 с неполными внутрисуставными
переломами (тип В) хороший результат был только у одного, у четырех -
удовлетворительный и один - неудовлетворительный. Из трех с полными внутрисуставными
переломами (тип С) отличного и хорошего результата не было ни у одного, у
одного - удовлетворительный и еще у двух – неудовлетворительный (табл.1).
93 из 112
больных с ПДСПК было выполнено хирургическое лечение, из них 16 пациентов были
с внесуставными переломами (тип А), 44 - с неполными внутрисуставными
переломами (тип В) и 33 - с полными внутрисуставными переломами (тип С). Показанием к операции
являлись все переломы типа А со смещением или любой внутрисуставной ПДСПК типа
В или С.
Для профилактики
посттравматических контрактур ЛС соблюдали разработанные нами протокол
оперативного лечения и реабилитации больных с ПДСПК. Показанием к операции
являлись все переломы типа А со смещением или любой внутрисуставной ПДСПК типа
В или С.
Протокол хирургического лечения
состоял в следующем: отказ от попыток закрытой репозиции при госпитализации
больных в стационар; временная иммобилизация гипсовой повязкой при сгибании
локтя под углом 30°- 60°, конечность поднята выше уровня сердца; назначение с
первого дня для предупреждения рубцевания ткани Индометацина по 25 мг три раза
в день и его прием после операции 4-6 недель одновременно с гастропротекторами;
в первые 48
часов проводится местное охлаждение локтевой области с целью уменьшения отека и
профилактики сдавления мягких тканей; операция выполняется в
первые 24 часа или после полного спадения отека на 5-7 сутки; используются
доступы, обеспечивающие полную визуализацию переломов и возможность ревизии
локтевого сустава,- наружный, внутренний или
паратрицепитарный при переломах типа А и некоторых типа В, трансолекранный для
типа С и некоторых типа В с выделением локтевого нерва; выполняется открытая анатомическая репозиция и внутренняя
жесткая фиксация перелома, позволяющие избежать дополнительную внешнюю
иммобилизацию в послеоперационном периоде: остеосинтез
околосуставных переломов типа А1 спонгиозными винтами
Результаты
и их обсуждение
Ближайшие осложнения после
консервативного и оперативного лечения имели место у 12 из 112 больных (10,71%):
нейропатия локтевого нерва - у 6, у всех купирована медикаментозной терапией в
первые три месяца; гетеротопические оссификаты - у 6, трое из них лечились
консервативно и трое оперированы. Инфекционных осложнений, перелома
конструкции, несращения не было ни у одного пациента.
Отдаленные результаты изучены у
73 из 93 оперированных больных (табл.2). Отличные и хорошие результаты
достигнуты у 66 пациентов из 73 (90.41%). Они имели место у всех с
внесуставными переломами (тип А) (100%), у 32 из 34 (94,11%) с неполными
внутрисуставными переломами (тип В) и у 21 из 26 (80,76%) с полными
внутрисуставными переломами (тип С). Удовлетворительные результаты имели место
у 7 из 73 (9,58%) оперированных больных с ПДОПК (тип В и С).
Неудовлетворительных не было ни у одного. В группу из 7 человек с
удовлетворительными результатами вошли больные старческого возраста, с
сочетанными травмами и открытыми переломами.
Таблица 1.
Отдалённые результаты консервативного лечения
|
Результат |
Тип перелома по АO/ASIF |
Всего |
||
|
А |
В |
С |
||
|
Число (%) |
Число (%) |
Число (%) |
Число (%) |
|
|
Отличный |
1 (16,66%) |
0 |
0 |
1 |
|
Хороший |
5 (83,33%) |
1 (16,66%) |
0 |
6 |
|
Удовлетворительный |
0 |
4 (66,66%) |
1 (33,33%) |
5 |
|
Неудовлетворительный |
0 |
1 (33,33%) |
2 (66,66%) |
3 |
|
Всего |
6 |
6 |
3 |
15 |
Таблица
2.
Отдалённые результаты оперативного лечения.
|
Результат |
Тип перелома по АO/ASIF |
Всего |
||
|
А |
В |
С |
||
|
Число (%) |
Число (%) |
Число (%) |
Число (%) |
|
|
Отличный |
13 (100%) |
16 (44,05%) |
11 (42,30%) |
40 |
|
Хороший |
0 |
16 (44,05%) |
10 (38,46%) |
26 |
|
Удовлетворительный |
0 |
2 (5,88%) |
5 (19,23%) |
7 |
|
Неудовлетворительный |
0 |
0 |
0 |
0 |
|
Всего |
13 |
34 |
26 |
73 |
Приводим
клиническое наблюдение.
Больной Г.М., 39 лет, (и.б. №
7584/06). Травма получена в результате падения с высоты три метра с опорой на
правый локтевой сустав. Госпитализирован в клинику 18.06.2006г. с диагнозом:
сочетанная травма, закрытый неосложненный оскольчатый полный внутрисуставной
метаэпифизарный перелом дистального сегмента правой плечевой кости со смещением
отломков (тип С2.2), закрытый перелом правой пяточной кости без смещения - рис.1.
Рука иммобилизована в задней
гипсовой лонгете, ей придали возвышенное положение. Правая стопа на сетчатом
бинте, подвешена к балканской раме. Принято решение об оперативном лечении
перелома плеча и консервативном лечении перелома пяточной кости. После спадения
отека и рассасывания подкожного кровоизлияния на правом локтевом суставе на 5-е
сутки выполнена операция (рис. 2): через задний трансолекранный доступ с
выделением локтевого нерва. Отломки мобилизованы, произведена репозиция перелома
и по возможности восстановлена конгруэнтность суставной поверхности эпифиза
плечевой кости с её фиксацией спонгиозным винтом через пластину, после этого
она фиксирована к метафизу и диафизу плеча двумя смоделированными пластинами,
которые фиксированы винтами (1/3трубчатая уложена по внутренней поверхности и
реконструкционная - по задне - наружной). Остеосинтез локтевого отростка
спицами и стягивающей проволочной петлей по Weber – Muller. Иммобилизация ЛС
косынкой. В послеоперационном периоде возвышенное положение на подушках в
течение 5 суток. После удаления дренажа на 2-е сутки начаты активные движения в
ЛС. Послеоперационный период без осложнений. Выписан на амбулаторное лечение с
рекомендациями соблюдать реабилитационную программу. Полный объем движений в
ЛС восстановлен к 2 месяцам после операции. Перелом сросся через 8 недель.
Фиксаторы не удаляли. Отделенный результат изучен через 2 года и 7 месяцев
после операции (рис. 3). Жалоб нет, лечением доволен и прежнее место работы не
поменял. Функциональный результат: сгибание - 143°, разгибание - 2°, супинация
- 83°, пронация - 81°. Результат оперативного лечения по шкале клиники Mayo
признан отличным (100 баллов).
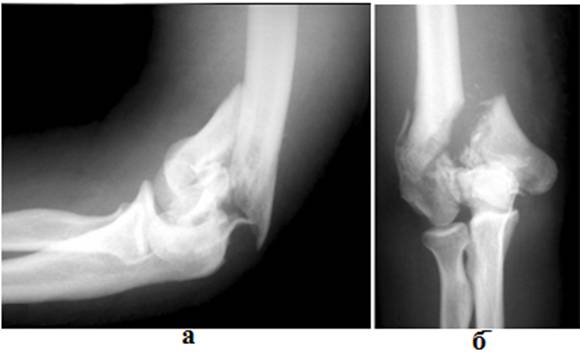
Рис.1.
Рентгенограмма больного Г.М., 39 лет, (и.б. № 7584/06). Оскольчатый
полный внутрисуставной метадиафизарный перелом дистального отдела правой
плечевой кости со смещением отломков (тип С2.2): а) боковая проекция,
б) прямая проекция.
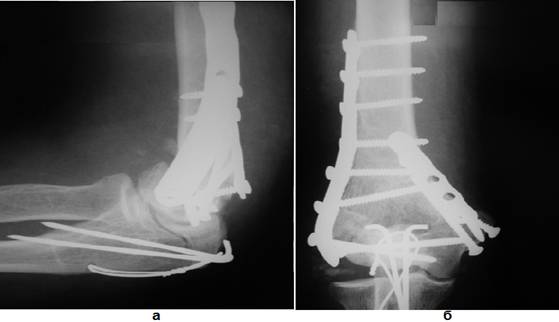
Рис. 2.
Рентгенограмма того же больного после остеосинтеза: а) боковая проекция, б)
прямая проекция.
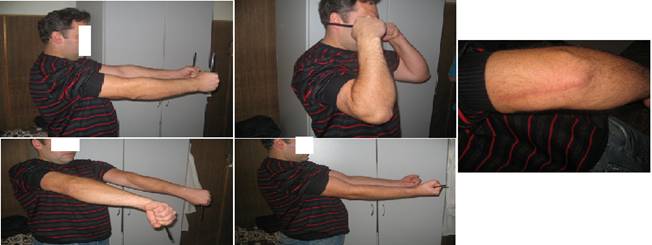
Рис. 3.
Функциональные результаты того же пациента через 2 года и 7 месяцев
после операции: сгибание - 143°, разгибание - 2°, супинация -
83° пронация - 81°.
Представленное
наблюдение иллюстрирует, что
предложенная нами тактика лечения полных внутрисуставных ПДОПК (тип С) подтвердила
высокую эффективность разработанного
протокола оперативного лечения у больных с сочетанной травмой путём ранней
ОРВФ, жесткого остеосинтеза перелома, позволяющими рано начать движения в ЛС.
Выводы
1. Локтевой сустав очень склонен к развитию
экстра- и интраартикулярной посттравматической контрактуры и гетеротопической
оссификации в ответ на травму, хирургические манипуляции, длительную
иммобилизацию.
2. Протокол консервативного лечения ПДСПК с началом
активных движений через 2-3 недели при переломах типа А без смещения или
переломах типа А, В или С со смещением, когда оперативное лечение было
невозможным, помог достичь отличных и хороших
функциональных результатов лечения у 46,66% пациентов и у всех 100% с
внесуставными переломами без смещения отломков.
3. При ПДСПК типа А со смещением
или любых внутрисуставных переломах типа В или С показано проведение операции
открытой репозиции и внутренней фиксации в первые 24 часа после травмы или на
5-7 сутки после подготовки мягких тканей локтевой области. Предоперационная
подготовка травмированной локтевой области является важным элементом успеха в
лечении. Она включает рациональную первичную иммобилизацию ЛС в
возвышенном положении, тщательную подготовку мягких тканей с использованием
фармакотерапии для борьбы с отеком, гематомой и возможностью риска развития гетеротопических
оссификатов.
4. Максимально полная репозиция переломов для
восстановления конгруэнтности сустава и жесткая фиксация по технологии АО/
ASIF, а при наличии остеопороза использование пластины с угловой стабильностью
LCP DMH, активное дренирование ЛС являются важными этапами оперативного
лечения, профилактики контрактур и других осложнений.
5. Соблюдение всех этапов протокола
хирургического лечения ПДСПК позволяет после операции вести пациента без
дополнительной иммобилизации и начать активные движения на 2- 3 сутки у большинства
оперированных. В единичных случаях для контролируемой иммобилизации
при тяжелых внутрисуставных повреждениях следует применять шарнирный ортез.
6. Послеоперационная реабилитация методистом по
ЛФК является неотъемлемой частью лечения ПДСПК. Ранние активные движения,
исключение пассивных движений, массажа, тепла и физиопроцедур на локтевой
области обеспечивает ее успех.
7. Разработанный
протокол хирургического лечения ПДСПК показал свою высокую эффективность - хорошие
и отличные результаты лечения достигнуты у
90,41% больных.
Литература
1.
Ключевский В.В. Хирургия повреждений.
Руководство по травматология и ортопедии. 2 Из. 2004. Рибинский дом. С-451-459.
2.
Ashwood N., Verma M., Hamlet
M., Garlapati A., Fogg Q. Transarticular shear fractures of the distal humerus.
J Shoulder Elbow Surg. 2010 Jan-Feb;19(1):46-52.
3.
Doornberg
J.N., van Duijin P.J., Linzel D., Ring D.C., Zurakowski D. et al. Surgical
treatment of intra-articular fractures of the distal part of the humerus.
Functional outcome after twelve to thirty years. J Bone Joint Surg
2007;89A:1524-1532.
4.
Evans
P.J., Nandi S., Maschke S., Hoyen H.A.,
5.
Galano G.J., Ahmad C.S.,
Levine W.N. Current treatment strategies for bicolumnar distal humerus
fractures. J Am Acad Orthop Surg. 2010 Jan;18(1):20-30.
6.
Louahem D.M., Bourelle S.,
Buscayret F., P. Mazeau, Kelly P., Dimeglio A., Cottalorda J. Displaced medial
epicondyle fractures of the humerus: surgical treatment and results. A report
of 139 cases. Arch Orthop Trauma Surg, May 2010; 130(5): 649-55.
7.
Mansat P. Les raideurs du coude. Sauramps
Médical. 2005. 103 pages.
8.
McKee M.D., Jupiter J.B.: Fractures of the
Distal Humerus. In Browner B.D., Skeletal Trauma, Basic Science, Management,
and Reconstruction. 4th ed. 2-Volume. Saunders. 2008. p 1673.
9.
Mighell M., Virani N.A., Shannon R., Echols
E.L. Jr., Badman B.L., Keating C.J. Large coronal shear fractures of the
capitellum and trochlea treated with headless compression screws. J Shoulder
Elbow Surg. 2010 Jan-Feb;19(1):38-45.
10.
Morrey
B.F., An Kai-Nan, Regan W.D. Functional Evaluation of the Elbow. Diagnostic
Considerations. In: Morrey B.F. The Elbow and Its Disorders, 4th ed. 1211pages.
11.
Nandi S., Maschke S., Evans
P.J.,
12.
O'Driscoll S.W. Current Concepts in Fractures of the Distal Humerus. In: Morrey B.F., Sotelo J.S. The
Elbow and Its Disorders, 4th ed. 1211 pages.
13.
Schmidt-Horlohé K.,
Bonk A., Wilde P., Becker L., Hoffmann R. Functional Results after Osteosynthesis
of the Distal Humerus Fracture with an Anatomically Precontoured,
Angular-Stable Double Plate System. Zeitschrift fur Orthopadie und
Unfallchirurgie. 2010 Feb 1.
14.
Shin S.J., Sohn H.S., Do N.H. A clinical
comparison of two different double plating methods for intraarticular distal humerus
fractures. J Shoulder Elbow Surg. 2010 Jan-Feb;19(1):2-9.
15.
Smith J., Morrey B.F., Sotelo
J.S.– Principles of Elbow Rehabilitation. In: Morrey B.F. The Elbow and
Its Disorders, 4th ed. 1211pages.
16.
Sotelo J.S.,
17.
Wong A.S.,
Поступила
в редакцию 28.04.2010 г.